Farmaci ad azione anticolinergica negli anziani
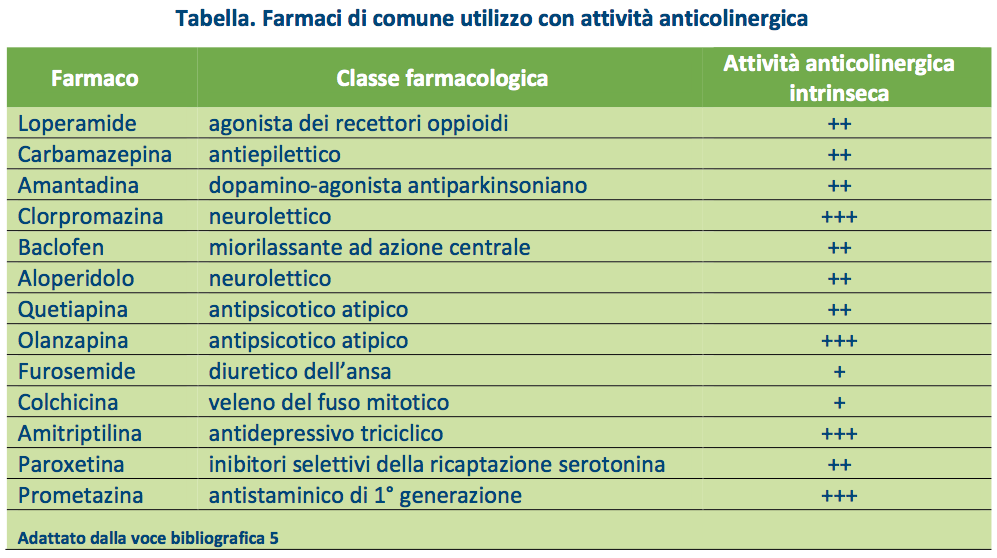
Molti farmaci di comune utilizzo nella pratica clinica hanno un’attività anticolinergica. Si tratta in gran parte di farmaci psicotropi come antidepressivi triciclici, antipsicotici, ma anche di farmaci che agiscono su altri organi e apparati, come per esempio gli antistaminici di prima generazione o la furosemide (vedi tabella).
I farmaci con azione anticolinergica possono causare tossicità gastrointestinale (per esempio secchezza delle fauci, nausea, stitichezza, crampi addominali), urinaria (ritenzione urinaria acuta), oculare (cicloplegia, ipertensione oculare fino al glaucoma acuto) e cardiaca (aritmie). Particolarmente rilevante è la tossicità neurologica, che si può manifestare con confusione mentale, vertigini, sincope, sonnolenza, letargia e, specie nel paziente anziano, irritabilità, discinesie precoci e tardive, insonnia.
Una particolare suscettibilità
Gli anziani sono particolarmente suscettibili alla tossicità neurologica dei farmaci anticolinergici a causa di:
- modifiche fisiologiche e patologiche dell’invecchiamento, quali un’aumentata permeabilità della barriera ematoencefalica e la riduzione del pool di acetilcolina presente nel corpo
- uso di molteplici farmaci con tale azione. A tale riguardo è stato provato che farmaci con attività anticolinergica sono assunti dal 90% degli ultrasettantacinquenni nella popolazione generale.1,2 Nella popolazione dei ricoverati in una residenza sanitaria assistenziale (RSA), oltre il 30% degli anziani assume due o più farmaci con attività anticolinergica e il 5% ne assume addirittura cinque.3
Le conseguenze cognitive
Prove crescenti in letteratura mostrano come i farmaci con attività anticolinergica contribuiscano ad alterare in vari ambiti le funzioni cognitive, svolgendo un ruolo rilevante nello sviluppo dello stato confusionale acuto, dei disturbi cognitivi (mild cognitive impairment, MCI), fino ad aumentare il rischio di demenza.
Uno studio del 2014, su una coorte di 3.435 pazienti di età media 74 anni seguiti per 10 anni, ha mostrato che un’esposizione continuativa a farmaci anticolinergici aumentava in maniera significativa il rischio di demenza di Alzheimer (hazard ratio 1,63, limiti di confidenza al 95% da 1,24 a 2,14) e di demenza da ogni causa (hazard ratio 1,54, limiti di confidenza al 95% da 1,21 a 1,96).4 Allo stesso modo da uno studio prospettico che ha reclutato 36.015 pazienti di età media 83 anni è emerso che l’uso di farmaci con attività anticolinergica è associato a un aumento del rischio di ospedalizzazione per delirium. In particolare il rischio di tale evento era aumentato quando si assumevano due (hazard ratio 2,58, limiti di confidenza al 95% da 1,91 a 3,48) o tre farmaci con effetti anticolinergici (hazard ratio 3,87, limiti di confidenza al 95% da 1,83 a 8,21).5
In un altro studio su 372 anziani ultrasessantenni l’uso di farmaci con attività anticolinergica si associava a punteggi peggiori in una serie di test di una batteria neuropsicologica che misuravano tempi di reazione, attenzione, memoria verbale e non verbale, funzioni del linguaggio e capacità visuospaziali.6
Questi effetti cognitivi negativi si traducono anche in una peggiore performance fisica negli anziani che fanno uso di questi farmaci. E’ stato infatti dimostrato che, anche in assenza di reazioni avverse manifeste, i farmaci con attività anticolinergica possono portare a un peggioramento della mobilità, della forza muscolare e dell’equilibrio e in ultimo avere un impatto sul livello di autosufficienza in anziani che vivono a casa.1
Gli effetti non neurologici
Oltre a quelli neurologici, gli effetti cardiologici della terapia con farmaci ad azione anticolinergica possono causare importanti conseguenze per la salute. Recentemente è stato pubblicato uno studio focalizzato sull’impatto degli anticolinergici negli anziani cardiopatici che ha coinvolto 3.761 persone (età media 83 anni, follow up medio 1,4 anni).3 Nell’analisi, corretta per i fattori di confondimento, i pazienti con carico anticolinergico lieve (hazard ratio 1,46, limiti di confidenza al 95% da 1,12 a 1,90) e moderato-grave (hazard ratio 1,41, limiti di confidenza al 95% da 1,11 a 1,79) avevano un aumento del rischio di eventi cardiovascolari maggiori. L’incidenza di tali eventi era maggiore nei soggetti coronaropatici, suggerendo che la malattia coronarica possa presentare un substrato favorevole a rendere manifesti gli effetti aritmogeni degli anticolinergici.
Gli strumenti di valutazione
Come detto sono numerosi i farmaci ad azione anticolinergica (vedi tabella). Al riguardo va sottolineato che negli ultimi anni sono stati sviluppati numerosi strumenti per misurare l’effetto legato all’esposizione cumulativa a tali farmaci: la Anticholinergic Cognitive Burden Scale (ACB), la Anticholinergic Risk Scale (ARS) e la Anticholinergic Drug Scale (ADS).
Sebbene eterogenei, questi strumenti sono però utili per valutare il carico anticolinergico complessivo e possono pertanto essere importanti strumenti nelle mani dei medici prescrittori. In pratica è necessario, per il medico che prende in cura il paziente anziano, conoscere i potenziali effetti anticolinergici dei farmaci e valutare attentamente l’appropriatezza della prescrizione di un farmaco non solo basandosi sulle linee guida, ma anche sul carico anticolinergico, al fine di evitare ospedalizzazioni, sviluppo di disabilità, demenza ed eventi cardiovascolari.
- Clin Pharmacol Ther 2007;81:235-41. CDI
- Arch Gen Psychiatry 2003;60:198-203. CDI NS
- J Am Med Dir Assoc.2016;17:1056-9. CDI
- JAMA Intern Med 2015;175:401. CDI
- J Am Geriatr Soc.2014;62:1916-22. CDI
- Brit Med J 2006;332:455-9. CDI
Emanuele Villani,1 Graziano Onder,1 Luca Pellizzari2
1 Centro Medicina dell’Invecchiamento, Policlinico A. Gemelli, Università Cattolica del Sacro Cuore, Roma
2 Geriatria A, Azienda Ospedaliera Universitaria Integrata, Verona